Correspondencia:
Rosario García
Hospital Universitario Puerto Real
Ctra. Nacional IV, Km 665
11510 Puerto Real (Cádiz) |
INTRODUCCIÓN
La presente investigación trata de responder a través del análisis de un caso clínico, cómo la implantación de una medida tan simple como la asignación enfermera-paciente es útil para la provisión de un plan de cuidados en un paciente etiquetado como “difícil”, por su mala adherencia al tratamiento. Y cómo el consenso entre el profesional, el paciente y el cuidador de referencia, con el establecimiento de metas alcanzables, no sólo logra una respuesta positiva de éstos últimos, sino la deconstrucción de ese etiquetado previo por parte de los profesionales que le atendían. Destacar también en estos casos la importancia de las sesiones de enfermería, en la que se validó el plan de cuidados aplicable al paciente con la participación del resto de profesionales de la Unidad.
La valoración del paciente y el cuidador de referencia se hicieron en base a los Patrones Funcionales de Gordón modificados (dominios y clases de la Taxonomía II NANDA).
HISTORIA ENFERMERA
MDN, es un paciente varón de 28 años con Insuficiencia Renal Crónica Terminal (IRCT) en programa de hemodiálisis desde septiembre de 1997. Padece ceguera bilateral y se le ha realizado la enucleación del ojo izquierdo por glaucoma, padece una diabetes tipo I que se le diagnosticó a los nueve años. En la actualidad está casado y tiene un hijo de cuatro años.
A las sesiones de diálisis acude solo, y durante la terapia no suele relacionarse con el resto de compañeros ni con el personal de enfermería. Malhumorado, cuando el personal le advierte del sobrepeso. No demanda información acerca de su estado de salud. Habitualmente presentaba alteraciones del perfil glucémico e hipertensión severa, mostraba un sobrepeso tan elevado que era necesario programar pérdidas de seis kg en cinco horas, en todas las sesiones. Se habían intentado varias estrategias como la hemodiálisis diaria o el apoyo educativo, siendo todas ellas inefectivas. No está incluido en la lista de trasplante por contraindicación médica ya que es un paciente mal cumplidor de tratamiento.
En la actualidad se le asigna una enfermera que es la referente de todo el proceso del cuidado del paciente, y la encargada de la valoración y de la planificación de los cuidados del mismo, presentados en el siguiente caso.
ORGANIZACIÓN DE LOS DATOS
Los datos de la valoración se ordenan y agrupan según los Patrones Funcionales de Gordón modificados (dominios y clases de la Taxonomía II NANDA).
Promoción de la salud. Refiere encontrarse bien y conocer como ha llegado a su estado actual, aunque presenta un déficit de conocimientos en el abordaje de sus cuidados.
Nutrición. Malnutrición proteica, sobrehidratación y constantes desequilibrios glucémicos.
Eliminación. Diarreas ocasionales y anuria total.
Actividad/Reposo. Disneas ocasionales a pesar de la sobrehidratación. Debido a su invidencia, necesita la ayuda de un bastón para deambular, aunque se considera independiente para realizar las actividades de su autocuidado habitual.
Percepción/Cognición. Deterioro sensorial visual.
Autopercepción. Considera que aunque necesita ayuda de otras personas, se encuentra a gusto consigo mismo. Refiere que han sido muchos cambios en su vida, que le han dejado sin trabajo y sin amigos. Refleja una pasividad relativa y también que siente que algo se escapa a su control.
Rol/Relaciones. Desempleado en la actualidad, con un nivel socioeconómico bajo, y refiere sentir rechazo social y falta de habilidad para integrar el autocuidado en su vida. El cuidador de referencia es su mujer.
Sexualidad. El paciente refiere satisfacción en las relaciones sexuales y tienen un hijo, aunque les gustaría tener más cuando mejore su situación laboral.
Afrontamiento/Tolerancia al estrés. Refiere sentir “vergüenza” cuando tiene un problema y tiene que pedir ayuda, además comenta que le cuesta mucho hacer frente a la enfermedad desde que se quedó ciego. Echa de menos su vida anterior. Piensa que desde que está en Hemodiálisis, se le ha complicado más la vida.
Principios vitales. Católico, no practicante, uso de humor negro. Lo más importante de su vida es la familia. Lo que más le gustaría en la vida sería el trasplante.
Seguridad-protección. Riesgo de sufrir caídas. Escala de Valoración Nocau Nivel 2. No tiene conductas de riesgo (tabaco, alcohol, drogas, etc). Lo que le produciría más miedo sería la pérdida de un familiar.
Confort. Dolor crónico en miembros inferiores por neuropatía. Escala de dolor subjetiva, nivel 7. Vivienda urbana, sin barreras arquitectónicas para su estado actual.
Crecimiento/Desarrollo. Incapaz de realizar técnicas para sus propios autocuidados.
ENTREVISTA AL CUIDADOR
El cuidador de referencia es su esposa, de veinticinco años de edad, casados hace cinco años, con estudios básicos, y dedicada a sus labores. Tienen un hijo de cuatro años. La enfermera de referencia se pone en contacto con ella y la cita en el hospital para una entrevista.
Refiere que actualmente el paciente está “deprimido”, que ella para él ha dejado de ser su compañera y que en la actualidad sólo es su enfermera y su criada, no hay relación de pareja, tiene el sentimiento de que nada de lo que hace sirve para nada, pues aconseja a su marido que controle la ingesta de líquidos y siga los consejos dietéticos pero éste hace caso omiso. Está inquieta y no duerme bien ya que el paciente sufre hipoglucemias severas durante la noche, ve que la salud de su marido se deteriora y que su vida está en peligro, teniendo la sensación de que lo que quiere es morirse. Su posición económica es baja, y se queja de la pérdida de amigos y que sólo sale para hacer la compra. Apenas existe comunicación, no mantienen relaciones sexuales y se ha llegado a plantear separarse. Ella es consciente del incumplimiento del tratamiento por parte de su marido, y que es él quien decide lo que se hace. Comenta “lo dejo por imposible”, y que está cansada.
ANÁLISIS E INTERPRETACIÓN DE LOS DATOS
En el presente caso la unidad de análisis y de cuidados, al ser un paciente dependiente son MDN y su esposa como cuidadora de referencia, por lo que en la planificación de los cuidados se incluyen diagnósticos y actividades tanto para el paciente como para el cuidador.
Debido a la complejidad de los cuidados que el paciente requería, se presentó en sesión de enfermería, y se validó el plan de cuidados con las aportaciones del resto de profesionales que participaron en la sesión. También se establece un “pacto” entre la enfermera de referencia y los facultativos encargados de la unidad de hemodiálisis, con el compromiso de que si el paciente cambia de actitud, se plantearán una reevaluación de su estado, para incluirlo en lista de trasplante ya que había sido rechazado para el doble trasplante páncreas-riñón y no se planteaban, debido a su estado y comportamiento, su inclusión en la lista para el trasplante renal.
La enfermera de referencia sería la coordinadora de los cuidados (intervenciones y actividades) con la implicación del resto del personal de enfermería de la unidad, así como contactará con las enfermeras de atención primaria, para asegurar la continuidad de los cuidados.
Del análisis de los datos de los puntos anteriores, y basándonos en el Modelo Bifocal para la Práctica Clínica de Carpenito se establecieron los diagnósticos que se expresan en el siguiente plan de cuidados, no contemplándose los problemas interdependientes que también se objetivaron: Dolor crónico y Perfusión tisular renal inefectiva.
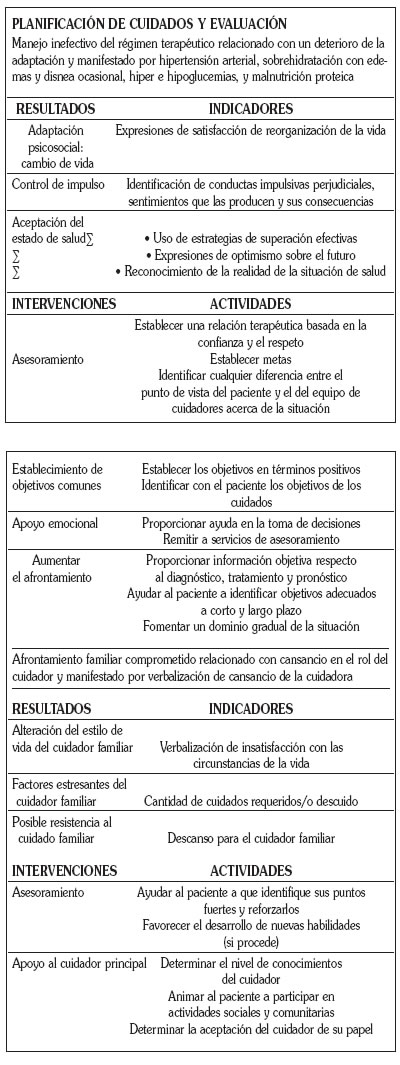
EVOLUCIÓN
Tras la puesta en práctica de este plan de cuidados y el establecimiento de metas consensuadas con el paciente y el cuidador de referencia, se fueron consiguiendo varios de los objetivos propuestos, entre los que destacan una normalización del nivel de glucemia, con medidas higiénico-dietéticas y de ajuste de la dosis de insulina, con intervención de los niveles de atención primaria y de los nefrólogos. Esto redujo la hiperosmolaridad provocada por la hiperglucemia, con la consiguiente disminución de la sed y del sobrepeso interdiálisis, lo que permitió el ajuste del peso seco y la disminución de las cifras tensionales.
El establecimiento de los indicadores de resultados para cada diagnóstico nos permitió crear un sistema de monitorización que nos ayudó a evaluar de forma objetiva las situaciones a mejorar, da fe de ello que en este paciente pasaron todos los indicadores en una primera etapa de un nivel mínimo al inicio del plan, a un nivel medio o alto al concluirlo.
El paciente ingresó en lista de trasplante y en la actualidad está trasplantado con una buena adherencia al tratamiento inmunosupresor. Mantiene periódicamente contacto telefónico con la enfermera de referencia, está trabajando y las relaciones con su esposa e hijo son buenas.
La principal conclusión a la que hemos llegado con esta investigación es que la asignación enfermera-paciente, convierte a ésta en un referente no sólo para paciente y su familia, sino también para todo el equipo de atención, como coordinadora de los cuidados de enfermería y de la evaluación de los resultados. Consiguiendo por un lado un cambio de actitud en el paciente y la cuidadora de referencia, y por otro lado, en la percepción de los profesionales de la salud que le atienden, deconstruyendo el etiquetado previo, que desde nuestra perspectiva podría considerarse como una “salida fácil” para los profesionales de la salud que atienden a este tipo de pacientes, descargándoles de su responsabilidad y escondiendo la frustración y el fracaso cuando no responden a las expectativas que se esperan en la relación lego-profano, en el proceso de atención a la salud.
BIBLIOGRAFÍA
1. NANDA. Diagnósticos Enfermeros: definiciones y clasificación 2001-2002. Madrid: Ed. Harcourt; 2001. Pág. 217-218.
2. NANDA. Diagnósticos Enfermeros: definiciones y clasificación 2003-2004. Madrid: Ed. Elsevier; 2003.
3. Johnson M, Maas M, Moorhead S. Iowa Outcomes Project. Nursing Outcomes Classification (NOC). 2ª Ed. Philadelphia: Ed.Mosby; 2000.
4. McCloskey JC, Bulechek GM. Proyecto de Investigación Iowa. Clasificación de Intervenciones de Enfermería (NIC). 2ª Ed. Consejo General de Enfermería. Madrid: Ed. Síntesis; 1999.
5. Alfaro Lefevre, R. Aplicación del Proceso Enfermero. Guía paso a paso. 4º ed. Barcelona: Springer; 1999.
6. Luis Rodrigo MT. Los Diagnósticos Enfermeros. Revisión Crítica y Guía Práctica. Barcelona: Masson; 2000.
7. Johnson M, Bulechek G, McCloskey JD, Maas M, Moorhead S. Nursing Diagnoses, Outcomes & Interventions. NANDA, NOC and NIC Linkages. St.Louis: Mosby; 2001.
8. Gordon M. Diagnóstico Enfermero. Proceso y Aplicación. Madrid: Doyma; 1996.
9. Carpenito JL. Manual de Diagnóstico de Enfermería. Madrid: Interamericana. Mc Graw-Hill; 1996.
10. Phaneuf M. La Planificación de los Cuidados Enfermeros. Un Sistema Integrado y Personalizado. México: Mc. Graw-Hill Interamericana; 1999.
11. Carpenito J.L Diagnóstico de Enfermería. Aplicaciones a la práctica clínica. 9ª ed. Madrid: Interamericana. Mc Graw-Hill; 2002.