Maribel Díaz Jurado, Nieves Simal Vélez, Esther Salillas Adot, Mª Celia Julvé Ibáñez
Documento sin título
Aproximaciones al Principio de Autonomía en el tratamiento
de diálisis: el Consentimiento Informado y las
Voluntades Anticipadas
Maribel Díaz Jurado
Nieves Simal Vélez
Esther Salillas Adot
Maricel Julve Ibáñez
Servicio de Nefrología del Hospital Universitario de Bellvitge. Barcelona
RESUMEN
En la actualidad el Principio de Autonomía pretende
marcar la relación asistencial entre los profesionales
sanitarios y los pacientes. Actualmente, la
expresión del Principio de Autonomía del paciente
en las decisiones referidas a su tratamiento se
plasma en el Consentimiento Informado y el Documento
de Voluntades Anticipadas. El objetivo de
este trabajo, es verificar que conocimientos tiene
el paciente con insuficiencia renal crónica terminal
en tratamiento de diálisis en nuestro hospital,
referido al Consentimiento Informado y el Documento
de Voluntades Anticipadas y saber si el paciente
se consideró bien informado sobre su estado
de salud al inicio de su enfermedad renal y en la
actualidad.
Estudio retrospectivo, observacional y descriptivo
en 55 pacientes de nuestro servicio. Los resultados
muestran que el Consentimiento Informado no
es conocido por la mayoría de los pacientes y que
el Documento de Voluntades Anticipadas no forma
parte de la información que recibe. La información
recibida al inicio del tratamiento es satisfactoria
en todos los pacientes. En la actualidad están más
satisfechos los pacientes en diálisis peritoneal y
también han tenido más posibilidad de elegir tratamiento.
Los enfermos en hemodiálisis desean
tener más autonomía en las decisiones referidas a
su tratamiento.
Correspondencia:
Maribel Díaz Jurado
Servicio de Nefrología
Hospital Universitario de Bellvitge
Feixa Llarga s/n - 08907
L’Hospitalet. Barcelona
midiaz@bellvitgehospital.cat
PALABRAS CLAVE:
PRINCIPIO DE AUTONOMÍA
CONSENTIMIENTO INFORMADO
DOCUMENTO DE VOLUNTADES ANTICIPADAS
INSUFICIENCIA RENAL
DIÁLISIS
Approaches to the Principle of Autonomy in dialysis treatment: Informed Consent and Living Will
ABSTRACT
At present, the principle of autonomy seeks to provide
the framework for relations between healthcare
professionals and patients in the context of
their care. Currently, the expression of the principle
of the patient’s autonomy in decisions concerning
his or her treatment is materialized in the
Informed Consent and Living Will. The aim of this
work is to verify what knowledge terminal chronic
renal insufficiency patients undergoing dialysis in
our hospital have, with regard to Informed Consent
and the Living Will and to know whether patients
consider themselves to be well-informed about the
state of their health at the start of their kidney
disease and at present.
A retrospective, observational and descriptive study
of 55 patients of our service. The results show
that Informed Consent is unknown to the majority
of the patients and that the Living Will is not part
of the information they receive. The information
received at the start of treatment is satisfactory
in the case of all the patients. At present, patients
undergoing peritoneal dialysis are more satisfied and have also had the possibility of choosing their
treatment. Patients on haemodialysis would like
greater autonomy in the decisions concerning their
treatment.
KEYWORDS
PRINCIPLE OF AUTONOMY
INFORMED CONSENT
LIVING WILL
RENAL INSUFFICIENCY
DIALYSIS
INTRODUCCIÓN
El Principio de Autonomía, junto con los Principios
de Beneficencia, No Malefi cencia y Justicia han ser
los principios éticos en los que en la actualidad debe
basarse toda relación asistencial. Estos Principios
son los que deben utilizarse para discutir cuestiones
bioéticas fundamentales. La búsqueda del concepto
de Autonomía de las personas ha sido una inquietud
presente desde hace muchos años. Dos filósofos muy
relevantes del siglo XVIII: Inmanuelle Kant y J.S
Mill hablaban de la Autonomía como de un derecho
inherente al ser humano.
Kant la defi nía como “la capacidad que tiene cada
individuo de darse a sí mismo normas que dicten su
conducta. También J.S. Mill hablaba de la Autonomía
como autogobierno: “Es decidir por uno mismo al
margen de leyes y normas externas. La única restricción
es no hacer daño a los demás”.
Es en la “Declaración de los Derechos de los Pacientes”,
publicada en EE UU en el año 1973, donde se
afirma que el paciente en nombre de su autonomía
tiene derecho a la información sobre su salud y al
consentimiento informado. El Informe Belmont,
creado en EE UU en el año 1978, habla por primera
vez del respeto a la Autonomía de las personas en lo
que se refi ere a la experimentación con seres humanos,
mediante un consentimiento informado. En este
informe se destacan tres elementos imprescindibles
para que el paciente pueda tomar decisiones. Estos
son: Información, Comprensión y Voluntariedad. Un
año después, en 1979, Beauchamp y Childress en su
libro “Principios de ética Biomédica” hablan de la
aplicación del Principio de Autonomía en el ámbito
asistencial, así como del resto de Principios Éticos
Básicos. En 1997, el Consejo de Europa a través del
“Convenio relativo de los Derechos Humanos y la Biomedicina”
ó Convenio de Oviedo, habla de que una
intervención en el ámbito de la sanidad solo podrá
efectuarse después de que la persona afectada haya
dado su consentimiento de forma libre e inequívoca.
En el año 2002 la ley 41/2002 regula la autonomía
del paciente y de sus derechos y obligaciones en materia
de información y documentación clínica.
El Principio de Autonomía hace referencia a la posibilidad
del enfermo, si así lo desea, de tomar libremente
decisiones referidas a su salud y posibles tratamientos.
En los últimos veinte años se ha producido
un cambio en la relación sanitaria entre los profesionales
sanitarios y el paciente. La relación actual
ya no se basa en actitudes “paternalistas” donde se
hacía lo mejor para el enfermo, pero solo desde la
perspectiva del médico, sin tener en cuenta la opinión
del enfermo ó incluso contra su voluntad.
El Principio de Autonomía en la actualidad pretende
marcar la relación asistencial entre los profesionales
sanitarios y los pacientes. Respetar la autonomía
del paciente requiere de los profesionales una información
clara, verídica y adecuada a la capacidad de
comprensión del paciente sobre su enfermedad, su
evolución y el tratamiento que van a realizarle. El enfermo
ha de argumentar su decisión de forma lógica y
continua en el tiempo. Ha de haber proporcionalidad
entre su decisión y las consecuencias que de ella se
derivan. Hay situaciones en que el paciente confunde
autonomía con obstinación y preferentismo. El cree
que la decisión tomada es correcta, pero no tiene capacidad
de diálogo ni argumentos sólidos para justificarla. Se ha de tener en cuenta que, en muchas
ocasiones, las condiciones en que el paciente recibe
toda la información sobre su nueva situación están
marcadas por la vulnerabilidad en que se encuentra.
El tiempo para decidir es limitado y el miedo a la
enfermedad influye en la toma de decisiones.
La expresión del Principio de Autonomía de los pacientes
en las decisiones referidas a su tratamiento
se plasma en:
• El Consentimiento Informado (CI): Es un proceso
verbal por el que el paciente, una vez ha sido convenientemente informado por el médico
responsable, accede a realizarse la intervención
que éste le propone. Puede acompañarse
de un documento que sirve de garantía
de que el paciente ha recibido la información
pertinente. Este documento nunca ha de sustituir
la información verbal.
• El Documento de Voluntades Anticipadas
(DVA) ó Testamento Vital: Documento en el
que la persona titular expone de forma anticipada
las instrucciones sobre las actuaciones
médicas que se deberán tener en cuenta en
una situación en la que las circunstancias no
le permitan expresar libremente su voluntad.
Para prestar el CI y las VA el enfermo ha de ser competente,
recibir una información adecuada, comprenderla
y actuar voluntariamente. En el caso del DVA,
se pretende respetar las decisiones aun cuando éste
no pueda hacerlo debido a una situación de máxima
vulnerabilidad.
En la actualidad, en Cataluña, existe la obligatoriedad
de cumplimentar el CI (Ley 21/2000) y adjuntarlo a
su Historia Clínica. También el Parlamento Español
emite la Ley 41/2002 que regula la Autonomía de los
pacientes y recoge la obligatoriedad del CI.
La posibilidad de expresar anticipadamente los deseos
del paciente en el DVA, no ha sido recogida
en el ordenamiento jurídico estatal. A partir de la
ratificación del Convenio de Oviedo, en 1997, se ha
abierto la puerta para su regulación por parte de las
Comunidades Autónomas. En nuestro hospital en los
últimos tiempos, desde la Consulta Externa, se está
intentando hacer más partícipe al enfermo con IRC
en la información referente a su salud, sus cuidados
y las posibles opciones de Tratamiento Renal Sustitutivo
(TRS).
OBJETIVO PRINCIPAL
Verificar que conocimientos tiene el paciente con Insuficiencia Renal Crónica Terminal en tratamiento de
diálisis (hemodiálisis/diálisis peritoneal) en nuestro
hospital, referidos al Consentimiento Informado y a
las Voluntades Anticipadas.
OBJETIVOS SECUNDARIOS
1. Saber si el paciente se consideró bien informado
sobre su estado de salud al inicio de su
enfermedad renal y en la actualidad.
2. Conocer que información recibió el paciente
con insufi ciencia renal terminal de las dos
opciones de diálisis antes de iniciar el Tratamiento
Renal Sustitutivo y posibilidad de
elección.
3. Conocer si el paciente desea tener más Autonomía
en las decisiones referidas a su tratamiento.
4. Analizar que aportaciones hace Enfermería
en la consecución del Consentimiento Informado.
MATERIAL Y MÉTODO
Se procedió a una revisión bibliográfica referida al
CI y a las VA, así mismo se revisaron los impresos que
hay en nuestro hospital referidos al CI, las VA y la
información sobre el tratamiento de diálisis.
En una segunda fase, se elaboró una encuesta ad hoc
que consta de 12 preguntas cerradas referidas al CI,
las VA, y la información recibida por el paciente al
inicio de su enfermedad renal y en la actualidad.
Tras informar a los pacientes entrevistados de los
objetivos del estudio y solicitar su consentimiento
verbal, se entregaron un total de 55 encuestas. El
diseño del estudio es retrospectivo, observacional y
descriptivo.
La muestra estudiada han sido los pacientes en programa
de diálisis (HD/DP) de nuestro hospital. De
los 36 pacientes en programa de hemodiálisis 5 no
entraron en el estudio por no ser legalmente competentes
y depender de un tutor legal que no fue entrevistado,
y uno cumplimentó mal la encuesta. De
Diálisis Peritoneal fueron entrevistados al azar 25 de
los 40 pacientes en programa.
Para el análisis de datos se ha utilizado el programa
estadístico Stat View.
RESULTADOS
Perfil del paciente
La edad media de los pacientes estudiados es 61 ± 15
años, de los cuales un 64% eran hombres y un 36%
eran mujeres. El 56% tenían estudios primarios y el
7% eran universitarios.
Respecto al CI
Los pacientes tratados con DP saben que es el CI un
48%, frente a un 52% que dice no conocerlo. Los pacientes
en HD saben que es el CI un 36% y un 60%
responde que no lo sabe.
Según las respuestas, han firmado el CI el 16% de
los pacientes en DP y el 40% de los pacientes en
HD. Hay 7 pacientes que dicen no conocer el CI, y sin
embargo responden que si lo han firmado.
Voluntades Anticipadas
De los 55 pacientes que han sido encuestados, 10
pacientes responden afirmativamente que conocen
el DVA, 6 en programa de HD y 4 en programa de
DP. La prensa ha sido la fuente de información en la
mayoría de los casos. Solo 3 personas han sido informadas
por el equipo asistencial.
Información Inicial recibida por el paciente al inicio
de su enfermedad renal y en la actualidad
Todos los pacientes en DP se consideran bien informados
al inicio de su enfermedad renal y también
en la actualidad (25.9±24 meses después del inicio).
Referente a HD se consideran bien informados al inicio
el 90% y en la actualidad el 70% (41±28 meses
después del inicio), (p= 0,02).
Información de las dos opciones de tratamiento
(HD/DP) y posibilidad de elección
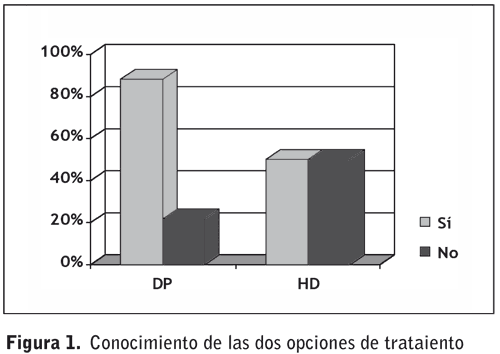
El 88% de los pacientes en DP fueron informados de
las dos opciones de tratamiento, antes de iniciarlo,
frente a un 50% de los pacientes en HD que no conocían
las dos opciones de tratamiento antes de comenzar
(p= 0,08), (figura 1). La posibilidad de elección
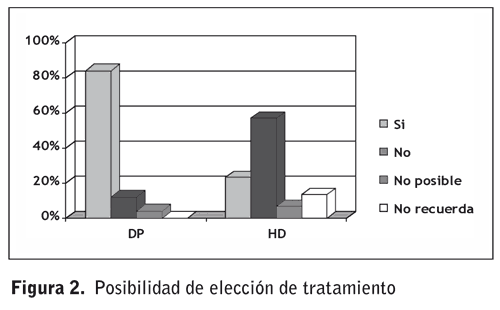
de tratamiento por parte de los pacientes es del 84%
en caso de DP y de un 23% en HD (p= 0,0004), (figura 2).
 Autonomía en las decisiones referidas a su tratamiento
Autonomía en las decisiones referidas a su tratamiento
Respecto a si el paciente desea tener más Autonomía
en las decisiones referidas a su tratamiento, los
pacientes en DP responden negativamente un 64%
frente a un 66% de enfermos en HD que si responden
afirmativamente. (p= 0,002).
DISCUSIÓN
Observamos el bajo conocimiento del CI por parte de
los pacientes estudiados, sólo lo conoce un 42%, lo
cual indica que en muchos casos se ha reducido a la
firma de un papel, sin entender lo que quiere significar. El CI no es la firma de un documento cuyo valor
solo es legal. Ha de ser el resultado de una relación
asistencial entre el enfermo y el personal sanitario,
donde la información dada al paciente y su comprensión,
así como la autonomía en las decisiones tomadas
por éste, sean prioritarias. El DVA la sociedad no
lo percibe como algo propio, y por tanto los pacientes
en tratamiento de diálisis tampoco lo conocen. La
posibilidad de incluir este documento en la Historia Clínica de paciente no es ofrecida en la información
dada por el equipo asistencial. En Cataluña hay registrados
en el Departamento de Salud 8000 DVA lo que representa un 0,1 % de la población residente en Cataluña
La información inicial dada al enfermo próximo a iniciar
Tratamiento Renal Sustitutivo ha de ser clara y
lo más adecuada posible a cada paciente. Debe informarse
de las diferentes opciones de tratamiento, si
no hay contraindicación médica de ninguna de ellas
para el enfermo. Es posible que la detección precoz
de la IRC influya en poder elegir con tiempo la técnica.
Los pacientes en programa de DP han tenido
opción a la elección del tratamiento un 84% de ellos
a diferencia de los que realizan HD que han podido
elegir el 23%.
Los enfermos tratados con DP están satisfechos de la
información recibida al comienzo de su enfermedad
renal y ésta satisfacción se mantiene en el tiempo
(100%). No reclaman más autonomía el 64% de
ellos. Puede ser debido a que participan más activamente
en todo su proceso asistencial. Los pacientes
en programa de HD están satisfechos el 90% con
la información recibida al inicio de su tratamiento,
mientras que en la actualidad el grado de satisfacción
es del 70%. Reclaman más autonomía en las
decisiones referidas a su tratamiento un 66%. Con
el tiempo, la relación de estos enfermos en HD con
el equipo asistencial que lo atiende, se va haciendo
cada vez más rutinaria y dependiente pudiendo verse
afectada la comunicación entre ambos.
Enfermería, como parte del equipo asistencial, ha de
ofrecer una información de calidad al enfermo renal.
La proximidad de la enfermera con el paciente debe
ayudarle a identificar carencias y dudas que éstos
pueden presentar en el momento de tomar decisiones
referidas a su salud y su tratamiento.
CONCLUSIONES
• El CI no es conocido por los pacientes en tratamiento
de diálisis. Ha quedado reducido a un documento
cuyo valor sólo es legal.
• Las VA no forman parte de la información que recibe
el paciente en programa de diálisis.
BIBLIOGRAFÍA
1. Beauchamp T. Principios de Ética Médica. Barcelona: Editorial Masson; 2002.
2. Busquets E, Mir J. Infermeria i Informació i Consentiment Informat. Barcelona: Editorial IBB; 2006.
3. Camps V. La Voluntad de Vivir. Barcelona: Editorial Ariel; 2005.
4. Gracia D. Como arqueros al blanco. Madrid: Editorial Triacastela; 2004.
5. Gracia D. Procedimientos de Decisión en Ética Clínica. Madrid: Editorial Eudema; 1991.
6. Hernando L. La selección del paciente para el tratamiento sustitutivo de la IRC, ¿es posible? Rev. Nefrología 1994; Vol. XIV Suplemento1.
7. Ibarzabal X. Bioética: tomando decisiones para el final de la vida. Pensando en el principio de autonomía. Rev Mult Gerontol 2004; 14(3):158-169.
8. Martínez K. Reflexiones sobre el testamento vital. Rev Atención Primaria 2003; 31(1):52-4.
9. Morey-Molina, A. Ética y nefrología. Consensos de la Sociedad Española de Diálisis y Trasplante. Rev diálisis y trasplante 2006; 27(3):102-107.
10. Portela L. Influencia del nivel de conocimiento de los pacientes sobre la elección de las distintas opciones de tratamiento. Efecto de un protocolo de información reglada, En: Libro de Comunicaciones presentadas al XXV Congreso de la SEDEN. Barcelona: HOSPAL; 2001. p. 121-127.
11. Simón P, Barrio IM. ¿Quien decidirá por mi?. Madrid: Editorial Triacastela; 2004.
12. Torralba F. Filosofía de la Medicina. Institut Borja de Bioética. 2001.
13. Wilkinson H. Información prediálisis, ¿es efectiva?. EDTNA/ EDTA Journal (ed. Española) 1998; XXIV(1): 38-40.

