Daniel Lanzas Martín, IM. García Tobías, Elena Barranco Justicia
Documento sin título
Enfermedad renal crónica avanzada en el contexto de polineuropatía amiloidótica familiar tipo I
Daniel Lanzas Martín*
Ignacio Manuel García Tobías*
Elena Barranco Justicia**
* Sociedade Portuguesa de Diálise. Grupo Diaverum. Amadora (Portugal) - ** CHD Nefrolinares (Jaén)
INTRODUCCIÓN
Los enfermos con Polineuropatía Amiloidótica Familiar
(PAF) tipo I o Enfermedad de Andrade constituyen
una minoría con una enfermedad poco frecuente
que puede afectar a muchos miembros de una misma
familia por su carácter hereditario e inicio insidioso y
tardío. Portugal
1, Suecia
2, Japón
3, Brasil, Estados Unidos
4,
Mallorca
5 entre otros, son regiones donde se ha
documentado la enfermedad o sus variantes. El depósito
de la sustancia amiloide en el espacio extracelular
de los tejidos puede causar su disfunción
6. De acuerdo
con Lobato
7, la enfermedad, está asociada a una mutación
genética de la proteína transtirretina (TTR), sintetizada
en el hígado, donde se sustituye una valina por
una metionina en la posición 30 (Val30Met).
De inicio periférico y con carácter disto-proximal, la
PAF cursa con una polineuropatía inicialmente sensitiva
y más tarde motora y autonómica. También están
descritas alteraciones gastrointestinales, cardiacas,
renales, oculares y de la integridad cutánea
1,4,7. El
trasplante hepático
7,8-10, es la única alternativa eficaz
de tratamiento. En los enfermos con la variante Val-
30Met, interrumpe la evolución de la enfermedad y
se inician lentas mejorías
9.
A nivel renal, se evidencia el deposito de la sustancia
amiloide desde una fase precoz, estando presente en
todos los enfermos
11,12. El grado de afectación renal
depende en gran medida de la cantidad de deposito
amiloide
10. La inclusión de estos enfermos en un programa
de hemodiálisis (HD) regular implica conocer
bien la enfermedad de base, para prevenir o minimizar
los problemas asociados a ésta y los relacionados
con el síndrome urémico y el tratamiento con HD. La
Diálisis Peritoneal (DP) no está recomendada debido
a las alteraciones gastrointestinales y a las limitaciones
motoras que estos enfermos desarrollan
10.
Nuestro objetivo al presentar este caso clínico es
profundizar en el estudio y observación de la PAF en
pacientes en HD.
Correspondencia:
Daniel Lanzas Martín
Rua Cidade Portalegre Nº 10; 6º D
2725-595.- Algueirão, Mem Martins
Sintra, Portugal.
araneso@hotmail.com
Mediante un instrumento de valoración de enfermería,
elaborado por los autores, se describe un caso de
PAF en HD. Se obtiene un plan de cuidados donde
cada uno de ellos se corresponde con resultados y actividades
de enfermería, mensurables y clasificadas
por patrones funcionales de salud entre marzo y mayo
de 2008 en un centro de HD del grupo Diaverum. Se
realizó la recogida a partir de la segunda hora de
tratamiento (después del bocadillo). Los datos provenientes
de la exploración física así como los relativos
a la sexualidad y creencias se realizaron en privado.
Resumen historia clínica y valoración de enfermería
El caso que presentamos es el de una señora de 50
años, antecedentes familiares de neuropatía, sin diabetes
asociada. La enfermedad se inició hace unos 7
años (1998), con molestias neuropáticas progresivas
de predominio distal. Se estableció el diagnóstico de
PAF basado en la historia familiar, la clínica, pruebas
de laboratorio y biopsia del nervio safeno. Inició diálisis
el 17 de junio de 2005, con problemas asociados
al acceso venoso; se realizó una fístula arteriovenosa
el 3 agosto de 2005.
Madre de 6 hijos, solo uno de ellos ha sido estudiado
por presentar signos de perdida de sensibilidad. Vive
con su marido y dos hijas y recibe el tratamiento de
HD desde hace tres años en un centro de diálisis en
las proximidades de su área de residencia. Presenta
función renal residual. No consume sustancias tóxicas.
Se ve a sí misma como una persona comunicativa
aunque se estresa con facilidad. El traslado desde
casa al centro de diálisis en la ambulancia le provoca
estrés.
Su peso es de 37 kg, talla es de 148 cm, IMC de
16,89. La ganancia de peso interdiálisis media es de
1.100 gramos sin oscilaciones en el peso seco.
Exploración física:
• Tiene amputado el 2º, 4º y 5º dedo de la mano
izquierda
• Ausencia de piezas dentales, sin prótesis dentaria
• Presenta pérdida de masa muscular y grasa moderada
que limita su capacidad funcional
• Presenta incontinencia fecal por lo que usa de pañal.
Su patrón de eliminación habitual es de una a
tres deposiciones diarias.
• La sensibilidad, el tono y la fuerza muscular de
los miembros inferiores están muy deteriorados no
sintiendo nada a partir de las rodillas. Tiene miedo
a caer si intenta deambular sin ayuda.
En relación a las actividades de la vida diaria, sabe
leer y escribir, muestra dependencia en aquellas que
hacen referencia al mantenimiento del hogar y es independiente
en el autocuidado. Padece de insomnio
de conciliación, que lo achaca al estrés y a la HD para
el que no sigue ningún tratamiento farmacológico o
no farmacológico. Vive el dolor como una experiencia
intermitente, intensa, no irradiada y punzante, sobretodo
en los pies, con una frecuencia no defi nida; lo
trata con medidas medicamentosas y no medicamentosas.
Reconoce cambios en su cuerpo y reconoce que
representan un problema de dependencia. Tiene fe en
Dios y fuerza de vivir, el hecho de nunca haber perdido
la esperanza; le gusta ir a la Iglesia
El núcleo familiar le presta mucho apoyo. Un hijo
murió hace unos seis años, refi ere haber superado el
proceso de luto y aceptado la perdida de su hijo. Es
buena vecina, teniendo amigas dentro del vecindario.
Confiesa disfunción sexual desde hace mucho y que
en lo que respecta a las relaciones sexuales, el marido
la comprende y la acepta.
Tratamiento con hemodiálisis. Realiza HD de alto
fl ujo (Polyfl ux® 140H) con una duración de tres horas,
los martes, jueves y sábado a las siete y media
de la mañana. Tiene una FAV autóloga en la fosa antecubital
izquierda que se punciona con agujas 15G
en ambos sentidos. El flujo de sangre estipulado es
de 350 ml/min y el de líquido de diálisis de 700ml/
min. La anticoagulación se realizada con heparina
sódica.
Las etiquetas diagnósticas contempladas en el Plan
de Cuidados fueron las siguientes:
• Dolor crónico
• Temor
• Deterioro del patrón del sueño
• Intolerancia a la actividad
• Desequilibrio nutricional por defecto
• Conocimientos defi cientes
• Incontinencia fecal
• Trastorno de la imagen corporal
• Trastorno de la percepción sensorial (visual y táctil)
• Riesgo de deterioro de la integridad cutánea
• Riesgo de Infección
• Diarrea
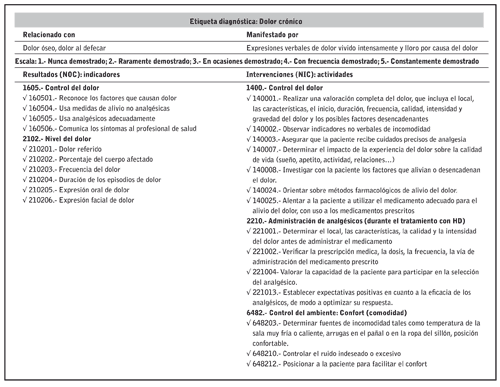
A modo de ejemplo el anexo 1 recoge el desarrollo
de la etiqueta diagnóstica “Dolor crónico” con sus resultados
e indicadores
DISCUSIÓN
En la atención de los enfermos renales en general, es
fundamental e indispensable conocer su enfermedad
de base con el objetivo de proporcionar cuidados específicos e individualizados. Todos ellos experimentan
un cambio de vida radical que incluye alteraciones en
el aspecto físico, psíquico y social
13. Los enfermos con
PAF y enfermedad renal no escapan a esta regla y
están poco estudiados por la enfermería nefrológica
en nuestro medio. Por ello, el presentar un caso con
PAF en HD, permite dar a conocer la enfermedad a
la comunidad de enfermería de nefrología. La propuesta
de plan de cuidados que aquí se sugiere hace
pensar que con las mismas intervenciones, podemos
solucionar total o parcialmente más de un diagnóstico
13,
considerando que los planes de cuidados no sean
absolutos ya que la elaboración de un plan de cuidados,
es un método sistematizado que permite unificar
criterios que encaminen la práctica enfermera hacia
la consecución de objetivos (independientes o de colaboración),
de forma eficiente
14,15.
La puesta en práctica de este plan de cuidados ha
permitido detectar problemas reales y potenciales
de la paciente y la familia. De esta forma ha sido
posible enfocar la actuación de enfermería para un
mejor aprovechamiento por parte de la paciente y
con ello mejorar la calidad de los cuidados. Se consiguió
implicar a la misma en la promoción del autocuidado,
aceptar sus limitaciones y alteraciones
en la imagen corporal. Se consiguió mejorar la adherencia
terapéutica y dietética mediante la implicación
de la familia. Fueron referenciadas para una
asociación de solidaridad social que colabora en el
estudio de la PAF con un núcleo en Lisboa, para beneficiarse de los servicios que esta entidad ofrece.
 BIBLIOGRAFÍA
BIBLIOGRAFÍA
1. Conceição I. Clínica e Historia Natural da Polineuropatia Amiloidotica Familiar. Sinapse. 2006; 6(1). Supl 1:86-91.
2. Nowak G, Sur O, Wikström L, Wilczek H, Ericzon B. The long-term impact of liver transplantation on kidney function in familiar amyloidotic polyneuropathy patients. Transplant International 2004; 18 (1): 11-115.
3. Misu K, Hattori N, Magamatsu M, Ikeda S, Ando Y, Nakazato M, Takei Y, Hanyu N, Usui Y, Tanaka F, Harada T, Inukai A, Hashizume Y, Sobue G. Late-onset familial amyloid polyneuropathy type I (Transthyretin Met30-associated familial amyloid polyneuropathy) unrelated to endemic focus in Japan. Brain 1999; 122:1951-1962.
4. Buades Reinés J, Andreu Serra H. Hereditary familial amyloidosis. Gastroenterol Hepatol 2000; 23: 144-148.
5. Ballesteros Fernández JA. Polineuropatía amiloidótica familiar en Mallorca. Cartas al Editor. Med Clin (Barc) 2004; 122 (5):179-9.
6. Martínez J.M. Amiloidosis. En Farreras Rozman. Medicina Interna. Edición en CD-ROM. 13 Ed. 1127-1130.
7. Lobato L. Classifi cação das Amiloidoses. Sinapse. 2006; 6(1). Supl 1:68-73
8. Lobato L, Beirão I, Silva M, Bravo F, Silvestre F,
Guimarães S, Sousa A, Noël LH, Sequeiros J. Familial
ATTR amyloidosis: microalbuminuria as a
predictor of symptomatic disease and clinical nephropathy.
Nephrol Dial Transplant 2003; 18:532-
538.
9. Munar Qués M. Polineuropatía amiloidótica familiar.
Med Clin (Barc) 2003; 121(3):100-1.
10. Lobato L. Nefropatía na Polineuropatía Amiloidótica
Familiar. Sinapse. 2006; 6(1). Supl 1:99-
102.
11. Snanoudj R, Durrbach A, Gauthier E, Adams D,
Samuel D, Ferlicot S, Bedossa P, Prigent A, Bismuth
H, Charpentier B. Changes in renal function
in patients with familial amyloid polyneuropathy
treated with orthotopic liver transplantation.
Nephrol Dial Transplant. 2004; 9:1779-1785.
12. Lobato L, Beirão I, Guimarães SM, Droz D,
Guimarães S, Grünfeld JP, Noël LH. Familial
Amyloid Polyneuropathy Type I (Portuguese):
Distribution and Characterization of Renal
Amyloid Deposits. American Journal of Kidney
Diseases 1998; 31(6):940-946.
13. Torres J, Velasco P, Lla A. Plan de cuidados del
paciente en hemodiálisis. En: Libro de comunicaciones
del XXXI Congreso de la Sociedad Española
de Enfermería Nefrológica; Córdoba 1-4
Octubre 2006. Barcelona: HOSPAL; 2006. p.
235-243.
14. Ruiz MJ, Roman M, Serarols M, Diez de los Rios
F. Propuesta de plan de cuidados del paciente
con IRC en tratamiento sustitutivo con hemodiálisis.
Rev Soc Esp Enferm Nefrol 2001; I trimestre,
nº 13:72-77.
15. García Palacios, R; Tejuca Marenco, M; Tejuca
Marenco, A; Carmona Valiente, MC; Salces Sáez,
E; Fuentes Cebada, L. Plan de cuidados personalizado
aplicando la taxonomía II NANDA, NOC y
NIC. Rev Soc Esp Enferm Nefrol 2002; 18:69-
72.
BIBLIOGRAFÍA PARA LA CREACIÓN DE LOS
PLANES DE CUIDADOS
• J.C. McCloskey y G.M. Bulechek. Clasifi cación de
Intervenciones de Enfermería (CIE). Nursing Interventions
Classification (NIC). Madrid: Ediciones
Harcout / Mosby; 3ª ed. 2002.
• Jonson M, Maas, M, Moorhead S. Clasifi cación de
Resultados de Enfermería (CRE). Nursing Outcomes
Classifi cation (NOC). Madrid: Ediciones Harcourt
/ Mosby; 2ª ed. 2002.
• Salces E, Del Campo MC, Carmona MC, Fernández
JL, Fernández JJ, Ramírez A. Guía de Diagnósticos
Enfermeros del Paciente en Hemodiálisis
(Interrelaciones NANDA-NOC-NIC). Ed. Grupo 2
Comunicación. 2005.
