Correspondencia:
Núria Boixader Dumanjó
Hospital de Figueres
Servicio de Hemodiálisis
Ronda Rector Arolas s/n
17600 Figueres (Girona) |
Sra. Directora:
La infección intrahospitalaria por bacterias multiresistentes a los antibióticos se ha convertido en un problema de salud pública, que requiere una estrecha vigilancia y control, para poder definir los factores de riesgo predominantes e implantar unas medidas de prevención y control.
El Staphilococus aureus es un coco Gram positivo y uno de los que con más frecuencia producen infecciones en el hombre. Coloniza con frecuencia la piel y las mucosas. El Staphylococcus aureus resistente a la Meticilina (SARM), apareció como patógeno nosocomial en la década de los 60. La localización más frecuente del SARM son las fosas nasales de los adultos y se puede ser portador de este microorganismo en periodos prolongados e intermitentes de tiempo; también puede colonizar la piel, el tracto intestinal y la nasofaringe. La importancia de este patógeno radica en el riesgo potencial de transmisión nosocomial, la aparición de brotes epidémicos y el limitado número de antibióticos efectivos.
Formas de transmisión del SARM
• La vía más frecuente de transmisión para la mayor parte de las bacterias en ambiente hospitalario es las manos del personal sanitario.
• La transmisión a través del aire es infrecuente.
• La transmisión a través de los objetos inanimados, aunque discutida, puede ser importante en poblaciones especiales, tales como Unidades de Cuidados Intensivos y Quemados, en elementos de contacto directo con el paciente (ropa de cama, sillas de ruedas etc.).
Factores de riesgo
• Edad
• Pacientes institucionalizados
• Inmunosupresión
• Lesiones cutáneas
• Higiene deficiente
• Catéteres
• Diabéticos
• Tratamiento antibiótico prolongado
Medidas de prevención estándar
La aplicación de las medidas de prevención estándar a todos los pacientes puede prevenir y minimizar la dispersión del SARM, así como de otros microorganismos. Estas medidas incluyen:
• Lavado de manos después del contacto con cada paciente y de la retirada de guantes.
• Uso de barreras:
- Guantes no estériles: entre pacientes, distintos procedimientos y fluidos orgánicos.
- Bata desechable, para prevenir el contacto de la ropa con los líquidos orgánicos.
- Mascarilla y protector ocular si existe riesgo de salpicaduras en mucosas de líquidos orgánicos.
• El descarte de elementos y la disposición final de los residuos se debe efectuar según la Ley que normaliza la manipulación de residuos hospitalarios.
• El manejo de la ropa de cama se efectuará de acuerdo con la norma vigente en cada institución y colocándola en bolsas inmediatamente después de ser retirada de la cama.
El personal sanitario debe asumir su rol y la responsabilidad que tiene en la prevención de la transmisión de patógenos como el SARM y otros microorganismos.
Ante la aparición, en nuestra unidad de Hemodiálisis, de un brote agudo de Staphylococcus aureus resistente a la Meticilina (SARM), elaboramos un protocolo actuación frente a este patógeno.
Nuestra unidad de hemodiálisis forma parte de la infraestructura de un Hospital Comarcal de nivel AB (considerado nivel medio) de 168 camas. La hospitalización de nefrología se encuentra ubicada en la planta de medicina interna, con una disposición de 5 camas. Durante nuestro estudio la población media de hemodiálisis fue de 56,94 pacientes y un 8,78% (5) de estos pacientes fueron colonizados o infectados por SARM.
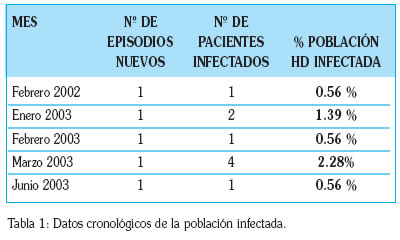
Se trata de un estudio descriptivo que abarca un periodo de tiempo de 18 meses (febrero 02/ julio 03). La secuencia cronológica de la población infectada queda relejada en la tabla1.
Características comunes de la población afectada
• Edad superior a 60 años.
• Pluripatología (diabetes, lesiones cutáneas...)
• Higiene deficitaria
• Hospitalizaciones repetidas
• Portadores de catéteres
• Residentes en residencias geriátricas y centros sociosanitarios
La aparición de estas infecciones por SARM, provocó la necesidad de revisar junto con la comisión de infecciones y otros especialistas de nuestro centro (microbiólogo, comité de riesgos laborales, servicio de lavandería y técnicos de los monitores) el protocolo de SARM ya existente y adaptarlo a las necesidades de nuestra unidad, estableciéndose unas medidas de actuación. Según refleja la literatura, el AISLAMIENTO debe ser de CONTACTO. Tuvimos presente que los mecanismos de transmisión por orden de importancia son:
1. De paciente a paciente a través de las manos del personal sanitario.
2. De personal sanitario a paciente por colonización nasal del personal.
3. Transmisión aérea y contaminación ambiental.
4. Entorno inanimado (discutido).
PROTOCOLO DE ACTUACIÓN
Medidas de prevención comunes a todos los pacientes, pero que se han de extremar en los infectados:
• Es preferible usar material fungible de un solo uso, que material esterilizable
• Material de curas individual
• Fonendoscopio y esfingomanómetro de uso exclusivo durante la sesión; una vez utilizados limpieza con desinfectantes adecuados
• Lavado de manos con jabón de clorhexidina al 5%
• Uso de bata de manga larga y guantes para cualquier manipulación
• Mascarilla sólo cuando la situación lo requiera
Higiene del entorno
• Limpieza externa del monitor de hemodiálisis, cama, suelo y baldosas con una disolución de aldehídos. Limoseptol, 1 sobre de 50 cc disuelto en 5 l de agua
• La limpieza interna del monitor, según instrucciones del servicio técnico, deberá hacerse de la manera habitual
• La ropa: saldrá de la sala de hemodiálisis en una doble bolsa, se embolsará evitando el contacto con el suelo y seguirá el circuito habitual de ropa sucia (sin necesidad de identificarla)
• El material de deshecho utilizado (dializador, líneas) seguirá el circuito habitual
• La limpieza de la batea y kochers utilizados durante la sesión, así como el termómetro y el smarck, se sumerge durante 30 minutos en disolución de aldehídos
Traslado del paciente dentro del hospital
• El paciente vendrá de hospitalización con la higiene realizada con clorhexidina al 5% y con ropa limpia.
• El personal que traslada al paciente usará guantes para su manipulación.
• Lavado higiénico de manos con clorhexidina al 5% antes y después del traslado.
• Si el paciente se traslada con silla de ruedas, deberá cubrirse ésta con una sábana que después deberá seguir el circuito de ropa sucia.
Organización de la unidad
• Los pacientes tenderán a agruparse en un mismo turno y espacio en la sala de hemodiálisis, obviamente utilizando siempre los mismos monitores.
• Se intentará que una misma enfermera sea la que asuma los pacientes infectados o portadores de SARM.
• Esta enfermera no estará en contacto con ningún paciente portador de catéter venoso central exento de SARM.
Controles médicos
Se efectuaran búsquedas de portadores nasales de SARM mediante un escobillón con una gota de suero, tanto en pacientes hemodializados como en trabajadores de la Unidad de Hemodiálisis. Estos controles se efectuarán dependiendo de los factores de riesgo.
Control Mensual: Portadores de catéteres vasculares, úlceras vasculares y de decúbito, pacientes con pie diabético y pacientes procedentes de residencias geriátricas y/o centros sociosanitarios. También se cursarán en personal sanitario que haya tenido algún control SARM positivo (hasta tener 2 controles consecutivos negativos).
Control Trimestral: Pacientes sin factores de riesgo y trabajadores.
Tratamiento de los portadores nasales de SARM
• Bactroban® nasal (mupirocina), 3 aplicaciones diarias en ambas fosas nasales durante 5 días. Contraindicación: pacientes con úlceras vasculares o de decúbito extensas.
• En caso de resistencia a mupirocina el tratamiento se realizará con Fucidine® (ácido fusídico), 3 aplicaciones diarias en ambas fosas nasales durante 5 días.
Control postratamiento
• Cinco días después de finalizar el tratamiento se realizará un nuevo control nasal para evaluar la eficacia del tratamiento.
• Si el resultado continúa evidenciando presencia de SARM se procederá a una segunda tanda del producto empleado anteriormente.
DISCUSIÓN /CONCLUSIÓN
El SARM es endémico en muchos centros hospitalarios, pudiendo llegar a ser una infección hospitalaria. La aparición de un SARM en una Unidad de Hemodiálisis no constituirá una situación excepcional. Recordemos que la edad media de la población con tratamiento substitutivo, aumenta cada vez más así como su patología asociada; comportando ingresos repetidos que aumenta el riesgo de padecer infecciones nosocomiales intermitentes y persistentes en el tiempo.
Apuntamos la utilidad, de tratar a todo paciente portador de SARM como potencialmente infectado, entendiendo por colonizado cualquier portador nasal, e infectado cuando presenta proceso séptico o bacteriemia. El agrupamiento de estos pacientes en un mismo turno facilita la labor de enfermería y permite llevar a cabo correcta y más rigurosamente las medidas preventivas. La educación sanitaria es imprescindible y debemos recordar que forma parte de nuestra tarea diaria.
A partir de la actualización del protocolo podemos decir que los casos de SARM positivo se han estabilizado.
BIBLIOGRAFÍA
1. Grupo de trabajo EPINE. Estudio de prevalencia de las infecciones nosocomiales en los hospitales españoles. Protocolo del estudio del año 2001. Madrid: Sociedad Española de Medicina Preventiva, Salud Pública e Higiene, 2001.
2. Alvarez-Lerma F et al. Efectividad del aislamiento de contacto en el control de bacterias multiresistentes en un servicio de medicina intensiva. Enferm Infecc Microbiol Clin 2002; 20(2):57-63
3. Sopena N, Garcia-Núñez M, Prats R et al. Appearance of methicillin-resistant Staphylococcus aureus sensitive to gentamicin in a hospital with a previous endemic distint MRSA. Eur J Epidemiol 2002; 17:317-321
4. Dominguez MA, Pujol M. Cambios en la epidemiologia de Staphylococcus Aureus resistente a la Meticilina. Recomendaciones para el control de su diseminación. Control Calidad SEIMC. Hospital Universitari de Bellvitge.
5. Andrew E, Simor MD. Containing Methicillin-Resistant S aureus. Surveillance, control, and treatment methods. Postgraduate Medicine 2001; 110 (5)
6. Recomendations for Preventing Transmission of Infections Among Chronic Hemodialysis Patients. U.S. Department of Health and Human Services. Centers for disease Control and Prevention (CDC) Atlanta, GA 30333. 2001 / Vol 50/ No RR-5
7. Colomer M, Roca S, Chirveches E, Roura P. Estandarización y resultados de las actividades de enfermería en el aislamiento de los enfermos portadores de MARSA en una sala de hemodiálisis. Hospital General de Vic. Libro de comunicaciones del XXVII Congreso Nacional de la Sociedad Española de Enfermeria Nefrológica. 2002
Recursos informáticos:
8. http://www.adeci.org.ar/educacion/samr.htm
9. http://www.seimc.org/control/revi_Bacte/Marsactrl.htm